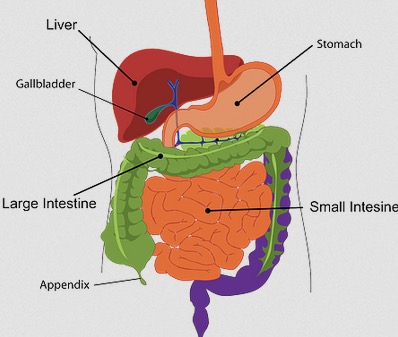
Morbus Crohn ist eine chronisch-entzündliche Darmerkrankung, die Entzündungen und Reizungen im Verdauungstrakt verursacht.
- Typische Symptome sind Bauchschmerzen, starke Bauchkrämpfe und Durchfall.
- Am häufigsten sind der Dünndarm und der Anfang des Dickdarms von der Entzündung betroffen.
Die Krankheit kann aber jeden Teil des Verdauungstraktes befallen, vom Mund bis zum Darmausgang.
Weitere häufige Formen entzündlicher Darmerkrankungen sind neben Morbus Crohn die Colitis ulcerosa und die mikroskopische Colitis.
In den meisten Fällen beginnt Morbus Crohn schleichend und kann sich im Laufe der Zeit verschlimmern. Es kann auch zu Remissionsphasen (vorübergehendes oder dauerhaftes Nachlassen der Krankheitssymptome) kommen, die Wochen oder Jahre dauern können.
ÜBERSICHT
In welchem Alter bricht der Morbus Crohn aus?
Am häufigsten erkranken Menschen zwischen 15 und 35 Jahren. Frauen und Männer sind etwa gleich häufig betroffen.
Man schätzt, dass ein bis zwei von 1.000 Deutschen an dieser chronisch-entzündlichen Darmerkrankung leiden.
Symptome von Morbus Crohn
Die häufigsten Beschwerden bei Morbus Crohn sind:
- Durchfall,
- starke Bauchkrämpfe und -schmerzen,
- starker Gewichtsverlust.
Die Bauchschmerzen ähneln denen einer Blinddarmentzündung. Die Beschwerden bei Morbus Crohn sind aber nicht auf den Verdauungstrakt beschränkt.
Etwa ein Drittel der betroffenen Menschen leidet auch an anderen Beschwerden, darunter:
- Osteoporose
- Anämie (Blutarmut)
- Schmerzen in Knie- oder Fußgelenken
- entzündliche Hautveränderungen
- Abgeschlagenheit und Müdigkeit
- Erbrechen, Übelkeit oder Appetitlosigkeit
- Leber– oder Gallenfunktionsstörungen
- kleine Geschwüre in der Mundschleimhaut (Aphten)
- Augenentzündungen, Augenrötung oder -schmerzen
Die Symptome können je nach Lokalisation und Schweregrad der Entzündung variieren.
Einige Forschungsergebnisse deuten darauf hin, dass Stress, einschließlich des Stresses, der durch das Leben mit Morbus Crohn verursacht wird, die Beschwerden und Symptome verschlimmern kann. Einige Betroffene berichten auch, dass bestimmte Nahrungsmittel ihre Symptome auslösen oder verschlimmern können.
Komplikationen
Folgende Komplikationen können bei Morbus Crohn auftreten:
Darmverschluss
Morbus Crohn kann zu einer Verdickung der Darmwand führen. Mit der Zeit können sich die verdickten Bereiche des Darms verengen, was zu einem Darmverschluss führen kann. Ein teilweiser oder vollständiger Darmverschluss, auch Ileus genannt, kann die Bewegung von Nahrung oder Stuhl durch den Darm blockieren.
Fisteln
Bei Morbus Crohn kann die Entzündung die Darmwand durchdringen und Tunnel oder Fisteln bilden. Fisteln sind abnorme Verbindungen zwischen zwei Organen oder zwischen einem Organ und der Außenumgebung des Körpers. Fisteln können sich entzünden.
Abszesse
Entzündungen, die die Darmwand durchdringen, können auch zu Abszessen führen. Abszesse sind schmerzhafte, geschwollene, mit Eiter gefüllte Infektionsherde.
Analfissuren. Analfissuren sind kleine Risse im After, die Juckreiz, Schmerzen oder Blutungen verursachen können.
Geschwüre
Entzündungen im gesamten Verdauungstrakt können zu Geschwüren oder offenen Wunden im Mund, im Darm, am After oder im Dammbereich führen.
Unterernährung
Unterernährung tritt auf, wenn der Körper einer Person nicht die richtige Menge an Vitaminen, Mineralien und Nährstoffen erhält, die er zur Aufrechterhaltung gesunder Gewebe und Organfunktionen benötigt.
- Entzündungen in anderen Teilen des Körpers: Es kann zu Entzündungen der Gelenke, der Augen und der Haut kommen.
Welche anderen Gesundheitsprobleme haben Menschen mit Morbus Crohn?
Bei Morbus Crohn im Dickdarm besteht ein erhöhtes Risiko, an Dickdarmkrebs zu erkranken. Wenn der Morbus Crohn kontinuierlich behandelt wird und in Remission bleibt, kann das Risiko, an Darmkrebs zu erkranken, gesenkt werden.
Früherkennung bedeutet, dass Menschen auf Krankheiten untersucht werden, obwohl sie keine Symptome haben. Die Früherkennung von Darmkrebs kann eine Darmspiegelung mit Biopsie umfassen.
Eine Vorsorgeuntersuchung senkt zwar nicht das Risiko, an Darmkrebs zu erkranken, kann aber dazu beitragen, den Krebs in einem frühen Stadium zu erkennen und die Heilungschancen zu verbessern.
Ursachen von Morbus Crohn
Die Ursachen von Morbus Crohn sind nicht eindeutig geklärt. Experten gehen davon aus, dass folgende Faktoren bei der Entstehung von Morbus Crohn eine Rolle spielen können.
Autoimmunreaktion als Ursache
Eine Ursache für Morbus Crohn könnte eine Autoimmunreaktion sein, bei der das Immunsystem gesunde Körperzellen angreift. Experten gehen davon aus, dass Bakterien im Verdauungstrakt das Immunsystem fälschlicherweise aktivieren. Diese Reaktion des Immunsystems verursacht eine Entzündung, die zu den Symptomen von Morbus Crohn führt.
Gene
Morbus Crohn tritt manchmal familiär gehäuft auf. Untersuchungen haben gezeigt, dass die Wahrscheinlichkeit, an Morbus Crohn zu erkranken, höher ist, wenn ein Elternteil oder ein Bruder oder eine Schwester an Morbus Crohn erkrankt ist. Wissenschaftler untersuchen weiterhin den Zusammenhang zwischen Genen und Morbus Crohn.
Weitere Faktoren als mögliche Ursache Morbus Crohn:
Einige Studien deuten darauf hin, dass auch andere Faktoren das Risiko, an Morbus Crohn zu erkranken, erhöhen können:
Rauchen kann das Risiko, an Morbus Crohn zu erkranken, verdoppeln.
Nichtsteroidale entzündungshemmende Medikamente (NSAIDs) wie Aspirin oder Ibuprofen, Antibiotika und die Antibabypille können das Risiko, an Morbus Crohn zu erkranken, leicht erhöhen.
Auch eine fettreiche Ernährung kann das Risiko, an Morbus Crohn zu erkranken, leicht erhöhen.
- Stress und der Verzehr bestimmter Nahrungsmittel verursachen keinen Morbus Crohn.
Diagnose
Um Morbus Crohn zu diagnostizieren, wenden die behandelnden Ärzte in der Regel eine Kombination von Untersuchungen an. Zusätzlich werden die Krankengeschichte (einschließlich Medikamenteneinnahme) und die Familiengeschichte erfragt und eine körperliche Untersuchung durchgeführt.
Um Morbus Crohn zu diagnostizieren, können Ärzte folgende Untersuchungen durchführen:
- Laboruntersuchungen (Blut- und Stuhluntersuchung)
- Spiegelung des Darms
- Obere gastrointestinale (GI) Spiegelung
- Computertomographie (CT)
Der Arzt kann auch Tests durchführen, um andere Krankheiten wie Colitis ulcerosa, Divertikelkrankheit oder Krebs auszuschließen, die ähnliche Symptome wie Morbus Crohn verursachen, wie zum Beispiel:
- obere GI-Endoskopie und Enteroskopie
- Koloskopie
- Dünndarmspiegelung
- Einfach- oder Doppelballon-Enteroskopie
- Kapsel-Endoskopie
- Obere GI-Serie
- Darmspiegelung
- CT-Untersuchung
Behandlung von Morbus Crohn
Morbus Crohn kann medikamentös, durch Darmsanierung oder chirurgisch behandelt werden.
Die Behandlung des Morbus Crohn hängt davon ab, wie schwer die Erkrankung ist und welche Teile des Verdauungstrakts betroffen sind.
Ziel der Behandlung ist es, die Entzündung im Magen-Darm-Trakt zu reduzieren, neue Schübe zu verhindern und die Krankheit in Remission zu halten.
Medikamente
Viele Betroffene benötigen Medikamente. Welche Medikamente verschrieben werden, hängt von den Symptomen ab.
Kein Medikament kann Morbus Crohn heilen, aber viele Präparate können die Beschwerden lindern.
Enterale Ernährung
Bei schweren Morbus-Crohn-Symptomen kann es erforderlich sein, dass der Darm für einige Tage bis mehrere Wochen ruht. Die Darmpause besteht darin, nur bestimmte Flüssigkeiten zu trinken oder nichts zu essen oder zu trinken.
Die enterale Ernährung (künstliche Ernährung ) ist eine medizinische Ernährungsform und schließt sowohl Trinknahrung als auch Sondennahrung ein. In beiden Fällen erfolgt die Nahrungszufuhr über den Magen-Darm-Trakt. Bei der Ernährung über eine Magen- oder Darm-Sonde wird die Nahrung über einen dünnen Schlauch in den Magen geleitet.
Während der Darmpause empfiehlen Ärzte möglicherweise:
- nährstoffhaltige Flüssigkeit zu trinken
- nährstoffhaltige Flüssigkeit über eine in den Magen oder Dünndarm eingeführte Sonde zu verabreichen
- eine intravenöse (IV) Ernährung über einen speziellen Schlauch, der in eine Armvene eingeführt wird
Die Behandlung kann im Krankenhaus oder zu Hause erfolgen. In den meisten Fällen heilt der Darm während dieser Behandlungsphase.
Operation
Auch wenn Medikamente zur Verfügung stehen, müssen viele Menschen operiert werden, um ihren Morbus Crohn zu behandeln.
Eine Studie ergab, dass fast 60 Prozent der Betroffenen innerhalb von 20 Jahren nach Ausbruch des Morbus Crohn operiert werden mussten.
Eine Operation kann Morbus Crohn nicht heilen, aber Komplikationen behandeln und die Symptome verbessern. Am häufigsten empfehlen Ärzte eine Operation bei
- Fisteln
- lebensbedrohlichen Blutungen
- Darmverschluss
- Nebenwirkungen von Medikamenten, wenn sie die Gesundheit gefährden
- Beschwerden, wenn Medikamente keine Besserung bewirken
Ein Chirurg kann verschiedene Arten von Operationen zur Behandlung von Morbus Crohn durchführen.
Jede Operation wird unter Vollnarkose durchgeführt. Nach der Operation bleibt der Patient in der Regel etwa 3 bis 7 Tage im Krankenhaus. Die vollständige Genesung kann 4 bis 6 Wochen dauern.
Dünndarmresektion
Bei einer Dünndarmresektion wird ein Teil des Dünndarms entfernt. Bei einem Darmverschluss oder einem schweren Morbus Crohn im Dünndarm kann es notwendig sein, diesen Teil des Dünndarms zu entfernen.
Proktokolektomie und Ileostomie
Bei einer Proktokolektomie werden der gesamte Dickdarm und der Mastdarm operativ entfernt. Eine Ileostomie ist ein Stoma oder eine Öffnung in der Bauchhöhle, die ein Chirurg aus einem Teil des Ileums herstellt.
Essen, Diät und Ernährung
Wie wirkt sich eine Ernährungsumstellung auf die Symptome von Morbus Crohn aus?
Es gibt keine spezielle Ernährung oder Diät für Menschen mit Morbus Crohn, die für alle Betroffenen in gleicher Weise geeignet und wirksam ist.
Eine Umstellung der Ernährung kann die Symptome lindern. Der Arzt kann folgende Anpassungen der Ernährung empfehlen:
- Verzicht auf Softdrinks,
- Verzicht auf ballaststoffreiche Nahrung,
- mehr Flüssigkeit trinken,
- häufigere und kleinere Mahlzeiten,
- Führen eines Ernährungstagebuchs, um die Nahrungsmittel zu identifizieren, die Probleme verursachen.
Je nach Art der Beschwerden oder der eingenommenen Medikamente kann der Arzt eine spezielle Diät empfehlen:
- kalorienreich
- laktosefrei
- fettarm
- ballaststoffarm
- salzarm
Spezielle Ernährungsempfehlungen und -umstellungen sollten mit dem Arzt besprochen werden.
Nach einem Morbus Crohn-Schub empfiehlt sich folgende Ernährungsform:
Zu Beginn sollten Nahrungsmittel gewählt werden, die leicht verdaulich sind und den Darm nicht belasten. Kohlenhydrate sind am Anfang gut, später eiweiß- und fettreiche Lebensmittel.
Anschließend leichte Vollkost: Beispiele sind fettarme Milchprodukte, mageres Fleisch, Vollkornbrot, Reis, Kartoffeln, Nudeln oder Gemüse wie Karotten, Tomaten oder Fenchel. Probieren Sie auch frisches Obst und Salate.
Auf Fertigprodukte sollte verzichtet werden, da sie viele künstliche Zusatzstoffe enthalten. Darüber hinaus sind nicht alle Zutaten auf der Verpackung angegeben.
Auch bei Lebensmitteln, die viel Zucker enthalten (zum Beispiel Softdrinks, Energy-Drinks, gezuckerte Cornflakes, Süßwaren wie Kuchen, Torten, Kekse), ist besondere Zurückhaltung geboten.
Ärzte können auch Nahrungsergänzungsmittel und Vitamine empfehlen, wenn Sie nicht genügend Nährstoffe zu sich nehmen.
Aus Sicherheitsgründen sollte vor der Einnahme von Nahrungsergänzungsmitteln wie Vitamine, Mineralien oder anderen komplementären oder alternativen Arzneimitteln oder medizinischen Verfahren mit dem behandelnden Arzt gesprochen werden.
Quellen
- Kappelman MD, Moore KR, Allen JK, Cook SF. Recent trends in the prevalence of Crohn’s disease and ulcerative colitis in a commercially insured U.S. population. Digestive Diseases and Sciences. DOI: 10.1007/s10620-012-2371-5
- Molodecky NA, Soon IS, Rabi DM, et al. Increasing incidence and prevalence of the inflammatory bowel diseases with time, based on systematic review. Gastroenterology. DOI: 10.1053/j.gastro.2011.10.001
- Burisch J, Munkholm P. Inflammatory bowel disease epidemiology. Current Opinion in Gastroenterology DOI: 10.1097/MOG.0b013e32836229fb
- Ananthakrishnan AN, Higuchi LM, Huang ES, et al. Aspirin, nonsteroidal anti-inflammatory drug use, and risk for Crohn’s disease and ulcerative colitis: a cohort study. Annals of Internal Medicine. DOI: 10.7326/0003-4819-156-5-201203060-00007
- Ko Y, Butcher R, Leong RW. Epidemiological studies of migration and environmental risk factors in the inflammatory bowel diseases. World Journal of Gastroenterology. doi: 10.3748/wjg.v20.i5.1238
- Hou JK, Abraham B, El-Serag H. Dietary intake and risk of developing inflammatory bowel disease: a systematic review of the literature. American Journal of Gastroenterology. DOI: 10.1038/ajg.2011.44
- Peyrin-Biroulet L, Harmsen WS, Tremaine WJ, Zinsmeister AR, Sandborn WJ, Loftus EV. Surgery in a population-based cohort of Crohn’s disease from Olmsted County, Minnesota (1970–2004). American Journal of Gastroenterology. DOI: 10.1038/ajg.2012.298
vgt
⊕ Dieser Beitrag wurde auf der Grundlage wissenschaftlicher Fachliteratur und fundierter empirischer Studien und Quellen erstellt und in einem mehrstufigen Prozess überprüft.
⊕ Wichtiger Hinweis: Der Beitrag beschäftigt sich mit einem medizinischen Thema, einem Gesundheitsthema oder einem oder mehreren Krankheitsbildern. Dieser Artikel dient nicht der Selbst-Diagnose und ersetzt auch keine Diagnose durch einen Arzt oder Facharzt. Bitte lesen und beachten Sie hier auch den Hinweis zu Gesundheitsthemen!