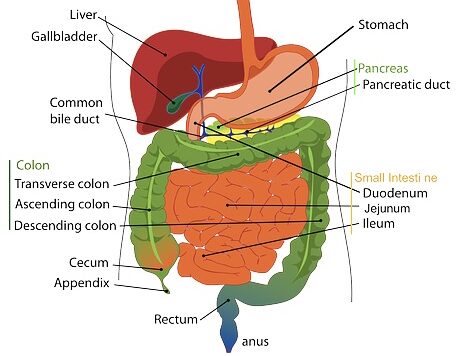
Was ist Gastroparese?
Gastroparese (Magenlähmung) ist eine schwerwiegende chronische Erkrankung des Magens, auch verzögerte Magenentleerung genannt, bei der die Nahrung langsamer als normal verdaut wird.
Bei Menschen mit einem gesunden Verdauungssystem wird der sogenannte Speisebrei durch starke Muskelkontraktionen vom Magen in den Darmtrakt befördert.
- Bei einer Gastroparese funktionieren die Magenmuskeln nicht oder nur schlecht, und der Magen braucht zu lange, um seinen Inhalt zu entleeren.
- Dies kann die Verdauung verzögern und zu verschiedenen Symptomen wie Völlegefühl, Übelkeit, Gewichtsverlust und Folgeerkrankungen führen.
Ist eine Gastroparese heilbar? Eine Magenlähmung ist in den meisten Fällen nicht heilbar, kann aber durch Ernährungsumstellung und medikamentöse Therapie unter Kontrolle gebracht werden.
Bestimmte Medikamente oder ein Magenschrittmacher (bei Patienten, bei denen Gastroparese im Zuge von Diabetes auftritt) können Abhilfe schaffen.
ÜBERSICHT
Symptome der Gastroparese
Wie erkennt man Gastroparese? Folgende Symptome können bei einer Gastroparese auftreten:
- Völlegefühl kurz nach Beginn der Mahlzeit
- Sättigungsgefühl lange nach der Mahlzeit
- Übelkeit, Erbrechen
- übermäßige Blähungen
- übermäßiges Aufstoßen
- Schmerzen im Oberbauch
- Sodbrennen
- Appetitlosigkeit
- starker, unbeabsichtigter, Gewichtsverlust
Bestimmte Medikamente können die Magenentleerung verzögern oder die Bewegungsfähigkeit des Magens (Magenmotilität) beeinträchtigen, was zu Symptomen führt, die denen einer Gastroparese ähneln.
Arzneimittel, die die Magenentleerung verzögern oder die Symptome verschlimmern können, sind unter anderem:
- narkotische Schmerzmittel,
- einige Antidepressiva,
- einige Anticholinergika – Medikamente, die bestimmte Nervensignale blockieren,
- einige Medikamente zur Behandlung einer überaktiven Blase.
Diese Medikamente sind nicht die Ursache einer Gastroparese.
Bei welchen Symptomen ist ärztliche Hilfe nötig?
Bei folgenden Anzeichen oder Symptomen sollte sofort ein Arzt aufgesucht werden:
- starke Schmerzen oder Krämpfe im Unterbauch,
- zu hoher oder zu niedriger Blutzucker,
- rotes Blut im Erbrochenen oder Erbrochenes, das wie Kaffeesatz aussieht,
- plötzlich auftretende, stechende Bauchschmerzen, die nicht nachlassen,
- Erbrechen, das länger als eine Stunde anhält,
- extreme Schwäche oder Ohnmachtsanfälle,
- Atembeschwerden,
- Fieber.
Bei Anzeichen oder Symptomen von Dehydrierung sollte ein Arzt aufgesucht werden wie z.B:
- extremer Durst und trockener Mund
- weniger Urin als üblich
- Müdigkeit
- dunkel gefärbter Urin
- verminderter Hautturgor, d. h. die Haut glättet sich nicht sofort, wenn man sie zusammendrückt und wieder loslässt
- eingefallene Augen oder Wangen
- Benommenheit oder Ohnmacht
Bei Anzeichen oder Symptomen von Unterernährung sollte umgehend ein Arzt aufgesucht werden:
- ständige Müdigkeit oder Schwäche,
- Gewichtsverlust,
- Schwindel,
- Appetitverlust,
- ungewöhnliche Blässe der Haut.
Ursachen einer Gastroparese
In den meisten Fällen können Ärzte die Ursache einer Gastroparese auch mit medizinischen Tests nicht feststellen.
- Eine Gastroparese ohne erkennbare Ursache wird als idiopathische Gastroparese bezeichnet.
Diabetes mellitus ist die häufigste bekannte Ursache einer Gastroparese. Diabetes kann Nerven wie den Vagusnerv sowie Nerven und spezielle Zellen, so genannte Schrittmacherzellen, in der Magenwand schädigen. Der Vagusnerv steuert die Muskeln des Magens und des Dünndarms.
Wenn der Vagusnerv geschädigt ist oder nicht mehr funktioniert, arbeiten die Magen- und Dünndarmmuskeln nicht mehr normal. Die Bewegung der Nahrung durch den Verdauungstrakt wird verlangsamt oder gestoppt. Wenn Nerven oder Schrittmacherzellen in der Magenwand geschädigt sind oder nicht normal funktionieren, kann sich der Magen nicht entleeren.
Neben Diabetes sind folgende Ursachen für eine Gastroparese bekannt:
- Verletzung des Vagusnervs durch eine Operation an Speiseröhre, Magen oder Dünndarm
- Schilddrüsenunterfunktion
- bestimmte Autoimmunerkrankungen wie Sklerodermie
- bestimmte Erkrankungen des Nervensystems wie Parkinson und Multiple Sklerose
- Virusinfektionen des Magens
Risikogruppen, Folgeerkrankungen, Komplikationen
Folgende Faktoren erhöhen die Wahrscheinlichkeit, an einer Gastroparese zu erkranken:
- Diabetes mellitus
- Operationen an Speiseröhre, Magen oder Dünndarm, bei denen der Vagusnerv verletzt werden kann. Der Vagusnerv steuert die Muskeln des Magens und des Dünndarms.
- Bestimmte Krebsbehandlungen, z. B. Bestrahlung der Brust oder des Magens.
Welche anderen Gesundheitsprobleme können bei Menschen mit Gastroparese auftreten?
Menschen mit Gastroparese können auch andere Gesundheitsprobleme haben, zum Beispiel:
- Diabetes mellitus
- Sklerodermie
- Schilddrüsenunterfunktion
- Migräne, Parkinson-Krankheit und Multiple-Sklerose
- Refluxkrankheit (GERD)
- Essstörungen
- Amyloidose
Welche Komplikationen können bei einer Gastroparese auftreten?
Zu den möglichen Komplikationen der Gastroparese gehören:
- Dehydrierung durch wiederholtes Erbrechen
- Mangelernährung durch schlechte Nährstoffaufnahme
- schwieriger zu kontrollierender Blutzuckerspiegel, der Diabetes verschlimmern kann
- geringe Kalorienzufuhr
- Blähungen
- Gewichtsverlust
- verminderte Lebensqualität
Diagnose einer Magenlähmung
Die ärztliche Diagnose einer Gastroparese (Magenlähmung) stützt sich auf die Krankengeschichte (Anamnese), eine körperliche Untersuchung, die auftretenden Symptome und medizinische Tests.
Gegebenenfalls führt der Arzt auch medizinische Tests durch, um nach Anzeichen für mögliche Komplikationen im Zusammenhang mit der Gastroparese zu suchen und um andere Gesundheitsprobleme auszuschließen, die die Symptome verursachen könnten.
Medizinische Untersuchungen zur Diagnose einer Gastroparese:
Um eine Gastroparese zu diagnostizieren, setzen Ärzte Labortests, eine obere gastrointestinale (GI) Endoskopie, bildgebende Verfahren und Tests zur Messung der Entleerungsgeschwindigkeit des Mageninhalts ein.
Ärzte können folgende Laboruntersuchungen durchführen:
Blutuntersuchungen
Blutuntersuchungen können Anzeichen von Dehydrierung, Unterernährung, Entzündungen und Infektionen erkennen. Bluttests können auch zeigen, ob der Blutzuckerspiegel zu hoch oder zu niedrig ist.
Urinuntersuchungen können Anzeichen von Diabetes, Dehydrierung, Infektionen und Nierenproblemen aufzeigen.
Endoskopie des oberen Gastrointestinaltraktes (oberer Verdauungstrakt)
Um nach Problemen im oberen Verdauungstrakt zu suchen, die die Symptome verursachen könnten, kann der Arzt eine Endoskopie des oberen Verdauungstrakts durchführen.
Bildgebende Untersuchungen
Bildgebende Untersuchungen können Aufschluss über Probleme wie eine Magenverstopfung oder einen Darmverschluss geben, die möglicherweise die Ursache der Beschwerden sind. Der Arzt kann folgende bildgebende Untersuchungen durchführen:
- obere gastrointestinale Aufnahme
- Ultraschalluntersuchung des Bauchraums (Abdomen)
Tests zur Messung der Magenentleerung
Ärztinnen und Ärzte können einen oder mehrere der folgenden Tests durchführen, um festzustellen, wie schnell der Mageninhalt entleert wird.
Magenentleerungs-Scan
Bei einer Magenentleerungs-Szintigraphie nehmen Sie eine Mahlzeit zu sich, die eine geringe Menge radioaktiven Materials enthält.
Eine Kamera außerhalb des Körpers tastet den Magen ab, um zu zeigen, wo sich das radioaktive Material befindet.
Durch die Verfolgung des radioaktiven Materials kann gemessen werden, wie schnell sich der Magen nach der Mahlzeit entleert. Die Untersuchung dauert normalerweise etwa vier Stunden.
Magenentleerungs-Atemtest
Bei diesem Test wird eine Mahlzeit eingenommen, die eine Substanz enthält, die im Darm aufgenommen (resorbiert) wird und schließlich in die Atemluft übergeht. Nach dem Verzehr der Mahlzeit werden über einen Zeitraum von mehreren Stunden, in der Regel etwa 4 Stunden, Atemproben genommen.
Anhand der Menge der Substanz in der Atemluft kann der Test zeigen, wie schnell sich der Magen nach dem Essen entleert.
Drahtlose Motilitätskapsel (SmartPill)
Die SmartPill (drahtlose Motilitätskapsel) ist ein kleines elektronisches Gerät, das geschluckt wird. Die Kapsel wandert durch Ihren Verdauungstrakt und sendet Informationen an einen Rekorder, den Sie um den Hals tragen oder am Gürtel befestigen.
Anhand dieser Informationen kann der Arzt feststellen, wie schnell oder langsam sich Ihr Magen entleert und wie schnell sich Flüssigkeit und Nahrung durch den Dünn- und Dickdarm bewegen. Die Kapsel wird mit dem Stuhl auf natürlichem Weg aus dem Körper ausgeschieden.
Behandlung der Gastroparese
Wie eine Magenlähmung (Gastroparese) behandelt wird, hängt von der Ursache, der Schwere der Symptome und Komplikationen sowie davon ab, wie gut die Patientin oder der Patient auf die verschiedenen Behandlungen anspricht.
Manchmal kann die Behandlung der Ursache die Gastroparese stoppen. Wenn Diabetes die Ursache der Gastroparese ist, wird der behandelnde Arzt zusammen mit dem Patienten den Blutzuckerspiegel kontrollieren. Ist die Ursache der Gastroparese nicht bekannt, können Behandlungen zur Linderung der Symptome und zur Behandlung von Komplikationen eingesetzt werden.
Änderung der Essgewohnheiten
Eine Änderung der Essgewohnheiten kann helfen, die Gastroparese (Magenlähmung) zu kontrollieren und sicherzustellen, dass die richtige Menge an Nährstoffen, Kalorien und Flüssigkeit aufgenommen wird.
Die richtige Zufuhr von Nährstoffen, Kalorien und Flüssigkeit kann auch zur Behandlung der zwei wichtigsten Komplikationen der Erkrankung beitragen: Mangelernährung und Dehydrierung.
Der behandelnde Arzt kann beispielsweise Folgendes empfehlen:
- fett- und ballaststoffarme Lebensmittel essen,
- fünf oder sechs kleine, nahrhafte Mahlzeiten pro Tag statt zwei oder drei großer Mahlzeiten zu sich nehmen,
- Speisen gründlich kauen,
- weiche, gut gekochte Speisen essen,
- kohlensäurehaltige Getränke meiden,
- Alkohol meiden,
- viel Wasser oder glukose- und elektrolythaltige Flüssigkeiten trinken, z. B. fettarme Brühen oder klare Suppen,
- natürlich gesüßte, ballaststoffarme Obst- und Gemüsesäfte trinken,
- Sportgetränke,
- orale Rehydratationslösungen,
- leichte körperliche Aktivität nach dem Essen, z. B. ein Spaziergang,
- tägliche Einnahme von Multivitaminpräparaten.
Ferner sollte vermieden werden, sich nach einer Mahlzeit 2 Stunden lang hinzulegen.
Bei mittelschweren bis schweren Symptomen kann der Arzt empfehlen, nur Flüssigkeiten zu trinken oder feste, gut gekochte Nahrung in sehr kleinen Stücken oder püriert zu essen.
Blutzucker kontrollieren
Bei Gastroparese und Diabetes muss der Blutzuckerspiegel kontrolliert werden, insbesondere bei Hyperglykämie. Hyperglykämie kann die Magenentleerung weiter verzögern. Der Arzt wird mit dem Patienten zusammenarbeiten, um sicherzustellen, dass der Blutzuckerspiegel nicht zu hoch oder zu niedrig ist und nicht ständig steigt oder fällt.
Medikamente
Der Arzt kann Medikamente verschreiben, die die Funktion der Magenmuskulatur verbessern. Er kann auch Medikamente verschreiben, um Übelkeit und Erbrechen zu kontrollieren und Schmerzen zu lindern.
Orale oder nasale Sondenernährung
In bestimmten Krankheitsfällen kann eine orale oder nasale Sondenernährung erforderlich sein, um sicherzustellen, dass der Patient die richtige Menge an Nährstoffen und Kalorien zu sich nimmt.
Wenn andere Behandlungen nicht genügen, um eine ausreichende Nährstoff- und Kalorienzufuhr zu gewährleisten, kann die Ernährung über eine Jejunostomie-Sonde angezeigt sein. Die Jejunostomie-Sondenernährung ist im Vergleich zur oralen oder nasalen Sondenernährung eine längerfristige Ernährungsmethode.
Bei der Jejunostomie-Sondenernährung wird die Nahrung über eine Sonde zugeführt, die in einen Teil des Dünndarms, das Jejunum, gelegt wird. Um die Sonde in das Jejunum zu legen, wird von einem Arzt eine Öffnung in der Bauchdecke geschaffen, die als Jejunostomie bezeichnet wird und in das Jejunum führt. Die Ernährungssonde umgeht den Magen und führt flüssige Nahrung direkt in das Jejunum ein.
Parenterale Ernährung
Wenn die Gastroparese so schwer ist, dass andere Behandlungen nicht mehr helfen, kann der behandelnde Arzt eine parenterale oder intravenöse (IV) Ernährung empfehlen. Bei der parenteralen Ernährung werden flüssige Nährstoffe direkt in den Blutkreislauf gegeben.
Die parenterale Ernährung kann kurzfristig eingesetzt werden, bis der Patient wieder essen kann. Die parenterale Ernährung kann auch eingesetzt werden, bis eine Sonde für die orale, nasale oder jejunostomale Ernährung gelegt werden kann. In einigen Fällen kann die parenterale Ernährung über einen längeren Zeitraum erfolgen.
Magenschrittmacher/Elektrostimulation des Magens
Bei der Elektrostimulation des Magens (GES) wird ein kleines, batteriebetriebenes Gerät verwendet, das leichte elektrische Impulse an die Nerven und Muskeln im Unterbauch sendet.
Ein Chirurg führt das Gerät unter die Haut im Unterbauch ein und verbindet die Drähte des Geräts mit den Muskeln in der Magenwand. Durch den Einsatz eines Magenschrittmachers (Elektrostimulation des Magens, Exilis Implantierbare Magen-Elektrostimulation, GES) können Übelkeit und Erbrechen langfristig gelindert werden.
Elektrostimulation des Magens (GES) wird nur zur Behandlung von Menschen mit Gastroparese aufgrund von Diabetes oder unbekannten Ursachen eingesetzt, und auch nur bei Menschen, deren Symptome nicht mit Medikamenten kontrolliert werden können.
Gastroparese vorbeugen
Eine Gastroparese ohne bekannte Ursache, die so genannte idiopathische Gastroparese, lässt sich nicht verhindern.
Bei Diabetes kann man Nervenschäden, die eine Gastroparese (Magenlähmung) verursachen können, verhindern oder hinauszögern, indem man seinen Blutzuckerspiegel in dem Zielbereich hält, den der Arzt für am besten für einen hält. Die Planung der Mahlzeiten, körperliche Aktivität und gegebenenfalls Medikamente können dazu beitragen, dass der Blutzuckerspiegel innerhalb des angestrebten Bereichs bleibt.
Essen, Diät und Ernährung
Welche Rolle spielt die Ernährung bei der Vorbeugung oder Linderung von Gastroparese?
Die Ernährung kann dazu beitragen, Gastroparese-Symptome zu verhindern oder zu lindern. Wer an Diabetes erkrankt ist, kann seinen Blutzuckerspiegel besser kontrollieren, indem er sich an einen gesunden Speiseplan hält.
Die richtige Ernährung kann auch dazu beitragen, dass die richtige Menge an Nährstoffen, Kalorien und Flüssigkeit zugeführt wird, wenn eine Person aufgrund einer Gastroparese (Magenlähmung) unterernährt oder dehydriert sind.
Quellen
- National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK)
- Jung HK, Choung RS, Locke GR III, et al. The incidence, prevalence, and outcomes of patients with gastroparesis in Olmsted County, Minnesota, from 1996 to 2006. Gastroenterology. 2009;136(4):1225–1233.
- Drossman DA, Li Z, Andruzzi E, et al. U.S. householder survey of functional gastrointestinal disorders. Prevalence, sociodemography, and health impact. Digestive Diseases and Sciences. 1993;38(9):1569–1580.
- Camilleri M, Dubois D, Coulie B, et al. Prevalence and socioeconomic impact of upper gastrointestinal disorders in the United States: results of the US Upper Gastrointestinal Study. Clinical Gastroenterology and Hepatology. 2005;3(6):543–552.
vgt
⊕ Dieser Beitrag wurde auf der Grundlage wissenschaftlicher Fachliteratur und fundierter empirischer Studien und Quellen erstellt und in einem mehrstufigen Prozess überprüft.
⊕ Wichtiger Hinweis: Der Beitrag beschäftigt sich mit einem medizinischen Thema, einem Gesundheitsthema oder einem oder mehreren Krankheitsbildern. Dieser Artikel dient nicht der Selbst-Diagnose und ersetzt auch keine Diagnose durch einen Arzt oder Facharzt. Bitte lesen und beachten Sie hier auch den Hinweis zu Gesundheitsthemen!